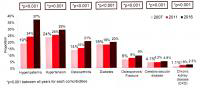
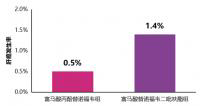
成功治疗1例晚期肝包虫病患者
2014-04-17 17:13
阅读:1520
来源:医学论坛网
责任编辑:龙斯微
[导读] 2月24日,华西医院肝脏外科及肝移植中心王文涛教授在介入治疗中心、血管外科、麻醉科、重症医学科、手术室的大力配合下,成功实施了1例离体肝切除、联合自体肝移植治疗晚期肝包虫病患者。
患者为44岁藏族女性,患“肝包虫病”多年,病情逐渐加重恶化,合并梗阻性黄疸及凝血功能障碍,病变已完全侵蚀肝后腔静脉、肝门胆管、血管结构,肝脏受侵犯严重,8个肝段中仅有2个肝段存在略正常结构,已失去手术切除指征。2013年12月因合并严重黄疸和凝血功能障碍,患者来该院就诊。
该院介入治疗中心先期对患者进行了经皮肝穿刺胆道引流术(PTCD)和支持治疗将近2月。患者一般情况得到改善后,王文涛教授联合相关科室,反复讨论后,决定进行离体肝切除、联合自体肝移植术。术者切除了病肝,在体外将肝脏仔细分离、切除病变部分,将切除病变后剩余的2个肝段的入肝和出肝的重要管道结构进行修补、成形,用人造血管临时性重建下腔静脉,行门腔静脉的分流以维持全身循环的稳定,并用患者自身其他部位的血管成形来重建下腔静脉。最后将完全切除了病变的少部分肝脏植回患者体内。术后患者恢复良好,各项指标已基本恢复正常,于3月15日痊愈出院。
版权声明:
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们
联系zlzs@120.net,我们将立即进行删除处理
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们
联系zlzs@120.net,我们将立即进行删除处理
热点图文
-
AASLD2018研究进展丨慢乙肝患者治疗期间的肾脏安全管理
在新药取得成功之前,应用口服核苷(酸)类似物(NA)治疗慢性乙型肝炎(简称...[详细]
-
快讯丨TAF治疗4年的肝细胞癌发生率低于TDF
5月17日,在第十届全国疑难及重症肝病大会上,我国香港大学司徒伟基教授交流...[详细]